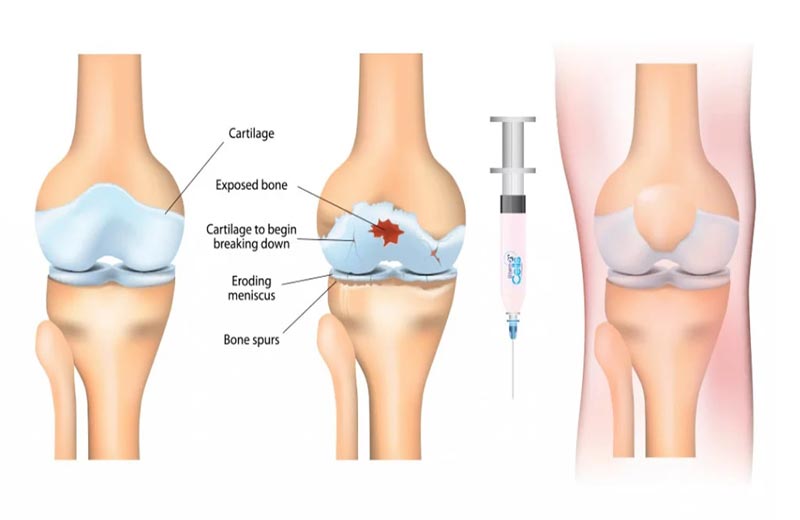
تاثیر بی خوابی بر سلامت بدن
تاثیر بی خوابی

بیخوابی یکی از رایجترین مشکلاتی است که اکنون افراد با آن دست و پنجه نرم میکنند. در گذشته به علت نوع فعالیتها و کارهای روزمره انسانها از ابتدای صبح بیدار شده و به دلیل فعالیتهای سنگینی مانند کشاورزی، دامداری، کار سخت و طاقت فرسا در کارخانههای صنعتی که در طول روز انجام میدادند شبها زود به خواب میرفتند.

امروزه به دلیل عوض شدن شدت و نوع فعالیتها و همچنین ظهور فضای مجازی بیخوابی بسیار بیشتر از گذشته مشاهده میشود. بسیاری از افراد تصور میکنند که بیخوابی چندان زیان آفرین نیست؛ اما در حقیقت آسیبی که با بیخوابی بر ذهن و جسم وارد میشود بسیار بیشتر از چیزی است که تصور میشود. این آسیبها حتی گاهی درست نشدنی هستند و یا انرژی و زمان زیادی برای ترمیم آن نیاز است.
بیخوابی فقط یک مشکل به وجود نمیآورد بنابر این لازم است که از اثرات آن در جنبههای گوناگون آگاه شوید.
فراموش نکنید که وقتی از زیانهای بیخوابی صحبت میکنیم منظور ما از بیخوابی، بیخوابیهای مستمری است که در بازههای میان مدت و بلندمدت ادامه دارد. بیخوابیهای یک یا دوروزه در حالت استثنا نباید شما را نگران کند و با برگشتن به روال سابق ذهن توان خود را باز مییابد.
بیخوابی؛ عامل مهم ایجاد اختلال در یادگیری

یکی از مهمترین تأثیرات بیخوابی را میتوان در ظرفیت یادگیری افراد مشاهده کرد. مغز در هنگام خواب یادگرفتهها و اطلاعاتی را پردازش میکند که در طی روز دریافت کرده است. اگر ساعت خواب کافی نداشته باشیم مغز ما توان پردازش و عمیقسازی اطلاعات را ندارد در نتیجه از مطالعهی خود بازدهی چندانی به دست نمیآوریم. اگر جزو افرادی هستید که حتی از ساعت خواب خود کم میکنید تا به مطالعه بپردازید به این موضوع توجه کنید که این کار نتیجهی معکوس میدهد و باید راه دیگری در پیش بگیرید. همچنین مغز در خواب سلولهایی را که مخصوص یادگیری هستند را به طور مداوم بازسازی میکند. هنگامی که از خواب کافی بهره نبرده باشید مغز مجال بازسازی سلولهای یادگیری را ندارد. اگر ظرفیت یادگیری خود را تحلیل رفته میبینید نگاهی به کیفیت و زمان خواب خود بیندازید شاید پاسخی برای مشکل خود بیابید.
بیخوابی؛ تهدید جدی برای سیستم ایمنی

سلامت ذهن و جسم ما در گرو سیستم ایمنی بدن است. با بیتوجهی به سیستم ایمنی و رسیدگی نکردن به نیازهای جسم دچار مشکلات زیادی خواهید شد. احساس ضعف و بیحالی، احساس افسردگی و ناراحتی، به هم ریختگی هورمونها، کجخلقی و ضعف اعصاب، آسیب پذیربودن در برابر سرما و گرمای بیش از حد، مبتلا شدن به انواع ویروسها و… میتواند از عوارض ضعیف شدن سیستم ایمنی بدن باشد. بیخوابی یکی از بزرگترین عواملی است که سیستم ایمنی را در خطر میاندازد. مغز هنگام خواب سعی در قوی کردن و از بین بردن ضعفهای سیستم ایمنی دارد. هنگامی که خود را از نعمت خواب محروم میکنید در واقع به خود فرصت قوی کردن سیستم ایمنی بدن را نمیدهید. این آسیب ممکن است به جایی برسد که حتی در برابر کوچکترین ناملایمات بدنتان از خود ضعف نشان داده و گاه از انجام دادن کوچکترین کارها بازمیمانید. این ضعف حین ورزش و نداشتن توان در انجام حرکات به وضوج دیده میشود.
بیخوابی و سردردهای گاه و بیگاه

سردردها میتوانند علتهای زیادی داشته باشند. از ضعف سیستم ایمنی تا میگرن و حتی بیماریهای روحی و روانی باعث ایجاد سردرد می شوند و یا آن را تشدید میکنند. یکی از عوامل شایعی که باعث سردرد شده و افراد از آن آگاهی چندانی ندارند سردرد بر اثر بیخوابی است. بدن با ناتوانی در ترمیم خود و استراحت نکردن به خاطر کمخوابی به سردرد دچار میشود. این سردردها به مرور عوارض خطرناکی دارند که ممکن است جبران ناپذیر باشد و یا هزینه و وقت نیازی برای بهبود نیاز دارد. روزانه هفت ساعت خواب مفید کافی است که از این سردرد های وحشتناک جلوگیری شود. یکی دیگر از مشکلاتی که خواب ناکافی برای فرد ایجاد میکند سرگیجه است. سرگیجه هایی که گاهی باعث شده تا زمان و مکان خود را فراموش کنید و حتی در موقعیت هایی مانند عبور از خیابان جان شما را در خطر بیندازد. اگر از حد عادی بیشتر شود و با برگشتن به روتین خواب مناسب از بین نرفت باید به دکتر متخصص مراجعه کنید و درمان را در پیش بگیرید. برای برخی از آسیب های مغزی در اثر بی خوابی نیاز به درمان پزشکی و مصرف دارو هایی است که پزشک با توجه به شرایط شما آن را مناسب میبیند. برخی از افراد از مصرف داروهایی که پزشک تجویز میکنه از سر باز میزنند و از عوارض آن میترسند. این ترس بیهوده است چرا که علم پزشکی در حدی پیشرفت کرده که داروهایی با عوارض محدود تولید کرده و یا اگر عوارضی وجود داشته باشد کوتاه مدت است. به پزشک خود اعتماد داشته باشید و مطمئن باشید او به سلامتی شما فکر میکند.
بیخوابی؛ عامل مؤثر در تغییرات ناگوار وزنی

خواب به حدی برای بدن مفید است که اگر دچار کمخوابی و بیخوابی شویم اثرات آن را در موارد گوناگونی حس میکنیم که شگفت زده میشویم. یکی دیگر از اثرات مهم بیخوابی را به راحتی میتوان در تغییرات ناگوار وزنی مشاهده کرد. اگر قصد کاهش وزن دارید سعی کنید که روزانه حداقل هفت ساعت خواب مفید داشته باشید. خواب ناکافی باعث میشود که بدن به طور بهینه کار نکند و از رژیم غذایی خود تاثیر دلخواهی که منتظرش بودید را نمیبینید و یا بدن به طور کاذب و موقت دچار کاهش وزن و اضافه وزن میشود.
اگر ورزش های مقاومتی و هوازی انجام میدهید و داشتن خواب کافی را پشت گوش میاندازید ورزش چندان اثربخش نخواهد بود چرا که بدن بر اثر نداشتن خواب و فرصت برای ترمیم عضلات دچار ضعف میشود. خواب کافی به طور چشمگیری باعث کاهش درد عضلات و بالارفتن قدرت آن میشود. ورزشکاران و متخصصان ورزش و تغذیهی حرفهای خواب کافی، ورزشهای هوازی و قدرتی و تغذیه مناسب را یکی از مهمترین عامل رسیدن به بدنی سالم و متناسب افراد میدانند. تحقیقات زیادی در این زمینه انجام شده است که نشان میدهد افرادی که خواب کافی دارند مسیر رسیدن به سلامت ذهنی و وزنی را بهتر از افرادی میپیمایند که خواب استانداردی ندارند.
نقش بیخوابی در اختلالات جنسی

اختلالات جنسی ریشه در عوامل بسیار زیادی دارد. تحقیقاتی نشان داده است که افرادی که دچار مشکلات جنسی هستند با داشتن ۷ ساعت خواب و انجام تمرینات مقاومتی و قدرتی میتوانند بخش زیادی از اختلالات جنسی خود را بهبود بدهند. با بیخوابی مداوم ممکن است که آن نواحی مغز که مربوط به اختلالات جنسی است تحریک شده و مشکلاتی در این زمینه به وجود بیاید. خواب و ورزش مقاومتی و قدری راه حلی تضمینی است که برای افراد زیادی مؤثر واقع شده است.
تأثیر بیخوابی در تشدید اضطراب
اضطراب میتواند یکی از عوارض کمخوابی باشد. زندگی ماشینی که امروزه همهی ما درگیر آن هستیم باعث شده که استرس و اضطراب بیشتری نسبت به گذشته متحمل شویم. کارها و فعالیتهایی که روزانه با آن درگیر هستیم به طور مداوم میزان استرس ما را بیشتر میکنند و گاه حتی اضطراب ما را از انجام کارهای روزمرهی خودمان باز میدارد. تصور کنید در چنین شرایطی با بیخوابی های پی در پی سطح اضطراب خود را بیشتر از پیش کنیم. زندگی بسیار سخت و طاقت فرسا خواهد شد. خواب کافی به شکل قابل توجهی سطح استرس را پایین میآورد و هورمونهای آرامش بخش را در بدن ترشح میکند. اگر با خواب مناسب و کافی اضطراب شما کاهش پیدا نکرد حتما نزد یک مشاور خبره مراجعه کنید و از وی مشاوره بگیرید.
افت عملکرد جسمی و تعادل

شاید برای شما هم پیش آمده باشد که به طور لحظهای و ناگهانی کنترل دست خود را از دست دادهاید و جسمی از دستتان بر زمین پرت شده باشد و یا تعادل خود را از دست داده و بر زمین افتاده باشید. کمخوابی باعث افت عملکرد جسمی و تعادل فرد میشود و به مرور این موضوع را شدیدتر میکند. در این حالت بین عصب و عضلههای بدن هماهنگی وجود ندارد و گاهی ناخودآگاه دچار مشکل میشوید.
بعضی از افراد این حالات را به دفعات تجربه کردهاند و باعث شده تا جلوی افراد دیگر شرمسار شوند و یا مورد سرزنش قرار بگیرند. اگر به عادت خواب مفید روزانهی خود بازگردید بخشی از چابکی پیشین خود را بخ تدریج باز مییابید. انجام ورزشهای مقاومتی و هوازی میتواند به شکل شگفتانگیزی به بهبود عملکرد جسمی و تعادلی شما کمک کند پس از آن غافل نشوید.

افت عملکرد جسمی و تعادل
تمرکز عاملی است که به ما کمک میکند که به فعالیتهای روزمره بپردازیم. بدون تمرکز نمیتوان بازدهی بالایی از انجام کارها داشته باشیم. عوامل زیادی به تمرکز عمیق و درست کمک میکند و یکی از مهمترین آنها خواب کافی است.
خواب باعث شده تا ذهن و بدن از تنشهای بیهوده رهایی یابند و فضا برای تمرکز در انجام کارها و یادگیری مباحث داشته باشیم. دستیابی به تمرکز در حالتی که از خواب کافی برخوردار نباشیم بسیار سخت است و خسته کننده خواهد بود. زندگی کاری و شخصی شما وابسته به تمرکز است و تنها در شرایطی موفق خواهید بود که بتوانید در موضوعات دقیق شوید وگرنه تنها برداشتی سطحی خواهید داشت که به زودی نیز از خاطرتان خواهد رفت. با عدم تمرکز اطلاعات به حافظهی بلند مدت نمیروند.